ناحیه ظریف اطراف چشم، بازتابدهنده نخستین نشانههای افزایش سن و خستگی است و در زیباییشناسی چهره نقشی محوری ایفا میکند. در میان چالشهای این ناحیه، ناهنجاری ناودان اشکی Tear Trough Deformity از اهمیت ویژهای برخوردار است؛ فرورفتگی زیر چشم که اغلب به چهره ظاهری خسته، غمگین یا حتی بیمار میدهد. این ناهنجاری، نه تنها بر ظاهر افراد تأثیر میگذارد، بلکه میتواند اعتماد به نفس آنها را نیز تحتالشعاع قرار دهد.
این گزارش تحلیلی عمیق، به عنوان یک راهنمای جامع برای متخصصان زیبایی طراحی شده است تا دانش و مهارتهای لازم برای اصلاح ناهنجاری ناودان اشکی با استفاده از فیلرهای پوستی هیالورونیک اسید (HA) را ارتقا بخشد.
ناهنجاری ناودان اشکی
ناودان اشکی، که به آن شیار نازوژوگال نیز گفته میشود، یک فرورفتگی یا گودی در ناحیه زیر چشم است که میتواند ظاهری خسته یا پیر به فرد بدهد. این ناهنجاری، که از گوشه داخلی چشم (کانتوس داخلی) شروع شده و تا خط میانی مردمک امتداد مییابد، به دلیل عوامل مختلفی ایجاد میشود و یک نگرانی زیباییشناختی رایج است.
تعریف و تظاهرات بالینی
ناودان اشکی به عنوان یک ناحیه گود و فرورفته در پوست بین پلک پایین و استخوان گونه تعریف میشود. این فرورفتگی میتواند باعث ایجاد سایههای تیره در زیر چشم شود که به ظاهر “کبودی” یا “حلقههای تیره” منجر میگردد، حتی اگر پوست واقعاً تیره نباشد. این سایهها و گودیها اغلب باعث میشوند بیماران علیرغم استراحت کافی، خسته یا پیر به نظر برسند.
در برخی موارد، ناهنجاری ناودان اشکی ممکن است با کیسههای زیر چشم یا پفکردگی همراه باشد که میتواند ظاهر ناهنجاری را تشدید کند. همچنین، این ناحیه مستعد ایجاد خطوط ظریف یا چین و چروک است، به ویژه در افرادی که حجم یا خاصیت ارتجاعی بافتهای نرم خود را از دست دادهاند.
علل و عوامل مؤثر
ناهنجاری ناودان اشکی معمولاً نتیجه یک فرآیند چند عاملی است. این عوامل شامل تفاوتهای آناتومیک ارثی و تغییرات مرتبط با افزایش سن هستند. با افزایش سن، آتروفی چربی، ضعف رباطها و تحلیل استخوان فک بالا (ماگزیلا) میتواند منجر به عمیقتر شدن ناودان اشکی شود. برجستگی استخوان گونه نیز میتواند با ایجاد شکافی بزرگتر بین استخوان و پوست در ناحیه ناودان اشکی، این ناهنجاری را عمیقتر نشان دهد.
علاوه بر این، عوامل سبک زندگی نیز در بروز حلقههای تیره زیر چشم نقش دارند. خستگی، سیگار کشیدن، مصرف بیش از حد الکل و استرس میتوانند این حلقهها را قابل توجهتر کنند. تغییرات پوستی مانند درماتیت آتوپیک (اگزما)، درماتیت تماسی، ملاسما یا هایپرپیگمانتاسیون پس از التهاب (که در افراد با پوست تیره شایعتر است) و قرار گرفتن در معرض آفتاب نیز میتوانند به تیرگی زیر چشم کمک کنند. در برخی موارد، تیرگی زیر چشم صرفاً نتیجه پیگمانتاسیون بیش از حد پوست است که با قرار گرفتن در معرض آفتاب و افزایش سن تشدید میشود.
آناتومی ناحیه دور چشم مرتبط با ناودان اشکی
درک دقیق آناتومی ناحیه دور چشم برای تزریق ایمن و مؤثر فیلر در ناودان اشکی حیاتی است. این ناحیه شامل لایههای پیچیدهای از پوست، چربی، عضلات، رباطها، عروق خونی و اعصاب است.
رباطها و پدهای چربی
ناحیه ناودان اشکی از لایههای مختلفی از جمله پوست و بافت زیر جلدی، عضله اوربیکولاریس اوکولی، رباط نگهدارنده اوربیکولاریس، رباط ناودان اشکی، پدهای چربی زیر کاسه چشمی و استخوان فک بالا تشکیل شده است. پوست در این ناحیه بسیار نازک است و چربی زیر جلدی بسیار کمی دارد.
رباط ناودان اشکی یک رباط استخوانی-پوستی واقعی است که به طور مداوم در استخوان فک بالا، بین بخشهای پلکی و کاسه چشمی عضله اوربیکولاریس اوکولی یافت میشود. این رباط از سمت داخلی، در سطح اتصال تاندون کانتال داخلی، درست در زیر تاج اشکی قدامی شروع شده و تقریباً تا خط میانی مردمک امتداد مییابد، جایی که به صورت رباط نگهدارنده اوربیکولاریس دو لایه به سمت جانبی ادامه پیدا میکند. ارزیابی بافتشناسی، ماهیت رباطی رباط ناودان اشکی را تأیید کرده و ویژگیهای آن را مشابه رباط زیگوماتیک نشان داده است.
این رباط، عضله اوربیکولاریس اوکولی و پدهای چربی مالار را به اسکلت متصل و ثابت نگه میدارد. برای دستیابی به بالا بردن قابل توجه بخش نازولابیال فوقانی و پد چربی مالار، آزادسازی کامل هر دو رباط نگهدارنده اوربیکولاریس و رباط ناودان اشکی ضروری است.
رباط نگهدارنده اوربیکولاریس از سمت جانبی به عنوان انعکاسی از سپتوم اوربیتال منشأ میگیرد. بخش مرکزی این رباط ضعیفترین قسمت است و با افزایش سن بیشتر کشیده میشود و باعث نمایان شدن بیشتر پد چربی مرکزی میگردد.
چربی زیر کاسه چشمی به سه پد مجزا (جانبی، مرکزی و داخلی) تقسیم میشود. با افزایش سن، کره چشم در داخل کاسه چشم پایین میآید و چربی زیر کاسه چشمی به سمت جلو جابجا میشود و باعث عمیقتر شدن ناودان اشکی میگردد.
ساختارهای عضلانی و استخوانی
عضله اوربیکولاریس اوکولی یک عضله مهم در ناحیه دور چشم است که به دو بخش پلکی و کاسه چشمی تقسیم میشود. رباط ناودان اشکی دقیقاً بین منشأ بخشهای پلکی و کاسه چشمی این عضله قرار گرفته است.
استخوان فک بالا (ماگزیلا) حمایت داخلی گونه فوقانی را فراهم میکند. برجستگی رو به جلو استخوان گونه فوقانی، به ویژه در بیماران با هیپوپلازی مادرزادی یا مرتبط با سن فک بالا، میتواند باعث عمیقتر به نظر رسیدن ناودان اشکی شود.
پوست پلک نازکترین پوست در بدن انسان است (کمتر از ۱ میلیمتر ضخامت) و فاقد چربی زیر جلدی است. این ویژگی باعث میشود هرگونه بینظمی در این ناحیه به وضوح قابل مشاهده باشد.
آناتومی عروقی و عصبی پیامدهای تزریق فیلر
ناحیه دور چشم از نظر عروقی و عصبی بسیار پیچیده است و درک دقیق این ساختارها برای جلوگیری از عوارض جدی در حین تزریق فیلر ضروری است.
شریانها:
- شریان زیر کاسه چشمی (Infraorbital Artery): این شریان کوچک از شریان فک بالا منشأ میگیرد و همراه با عصب زیر کاسه چشمی از طریق شکاف کاسه چشمی تحتانی وارد کاسه چشم میشود. سپس در کف کاسه چشم، ابتدا در شیار زیر کاسه چشمی و سپس در کانال زیر کاسه چشمی به سمت جلو حرکت میکند و در نهایت از طریق سوراخ زیر کاسه چشمی به صورت میرسد.
شاخههای آن شامل شاخههای کاسه چشمی (که به عضلات رکتوس تحتانی، اوبلیک تحتانی و کیسه اشکی خونرسانی میکنند) و شریانهای آلوئولار فوقانی قدامی و میانی (که به دندانهای نیش و ثنایای فک بالا خونرسانی میکنند) هستند. این شریان همچنین با شریان زاویهای و شاخه پشتی بینی شریان افتالمیک آناستوموز میدهد.
- شریان زاویهای (Angular Artery): این شریان شاخه انتهایی شریان صورت است و در نزدیکی بینی قرار دارد. در ناحیه ناودان اشکی، این شریان میتواند مستقیماً از شریان افتالمیک (۵۷.۶٪ موارد)، از شاخههای شریان صورت (۳۸٪) یا از شاخههای شریان زیر کاسه چشمی (۴.۴٪) منشأ بگیرد. این شریان به دلیل نزدیکی به سطح پوست و اهمیت آن در خونرسانی، در صورت عدم احتیاط در تزریق، مستعد انسداد است.
- شریان پلکی تحتانی (Inferior Palpebral Artery): این شریان در عمق عضله اوربیکولاریس اوکولی قرار دارد.
- شریانهای فوقمداری و فوققرنیهای (Supraorbital and Supratrochlear Arteries): این شریانها عمدتاً به ناحیه پیشانی خونرسانی میکنند.
وریدها:
- ورید فک-گیجگاهی Temporomaxillary Veinدر بخش جانبی پلک پایین قرار دارد.
- ورید صورت Facial Veinدر سمت جانبی سوراخ زیر کاسه چشمی و به صورت سطحیتر قرار دارد.
اعصاب:
- عصب زیر کاسه چشمی Infraorbital Nerve این عصب همراه با شریان زیر کاسه چشمی حرکت میکند. این عصب شاخهای از عصب فک بالا (V2) است و به پلک تحتانی عصبدهی حسی میکند. آسیب به این عصب میتواند منجر به تغییرات حسی و درد شود.
- عصب زیگوماتیکوفاسیال Zygomaticofacial Nerve این عصب یک شاخه حسی از عصب زیگوماتیک (که خود شاخهای از عصب فک بالا است) میباشد. این عصب از طریق سوراخ زیگوماتیکوفاسیال از کاسه چشم خارج شده و با نفوذ به فیبرهای جانبی عضله اوربیکولاریس اوکولی، به پوست روی قوس زیگوماتیک و گونه فوقانی عصبدهی میکند. این عصب با شاخههای زیگوماتیک عصب صورت و شاخههای پلکی تحتانی عصب فک بالا، یک شبکه عصبی تشکیل میدهد.
- عصب صورت Facial Nerve – CN VII این عصب به عضله اوربیکولاریس اوکولی عصبدهی حرکتی میکند. شاخه زیگوماتیک آن از روی استخوان زیگوماتیک عبور کرده و به عضلات نواحی زیگوماتیک، کاسه چشمی و زیر کاسه چشمی عصبدهی میکند.
- عصب سهقلوTrigeminal Nerve – CN V عصب اصلی حسی صورت است و شامل شاخههای افتالمیک، فک بالا و فک پایین میشود.
پیامدهای بالینی: درک دقیق آناتومی عروقی و عصبی برای تزریق ایمن و مؤثر فیلر ضروری است. عدم آگاهی میتواند منجر به عوارض جدی مانند انسداد عروقی (که میتواند باعث نکروز پوست یا حتی نابینایی شود) و آسیب عصبی (که منجر به پاراستزی و بیحسی میشود) گردد. به همین دلیل، تزریق باید با احتیاط فراوان، با در نظر گرفتن محل دقیق عروق و اعصاب، و در عمق مناسب انجام شود.
طبقهبندی ناهنجاریهای ناودان اشکی
برای ارزیابی عینی و انتخاب روش درمانی مناسب برای ناهنجاری ناودان اشکی، سیستمهای طبقهبندی مختلفی توسعه یافتهاند. این سیستمها به پزشکان کمک میکنند تا شدت ناهنجاری را مشخص کرده و بهترین رویکرد درمانی را برای هر بیمار تعیین کنند.
مروری بر مقیاسهای درجهبندی کلیدی
مقیاسهای درجهبندی متعددی برای ناهنجاری ناودان اشکی پیشنهاد شدهاند، از جمله مقیاس سادیک (Sadick)، بارتون (Barton)، گلدبرگ (Goldberg) و چنگ (Cheng). این مقیاسها به پزشکان و بیماران کمک میکنند تا شدت ناهنجاریها را به صورت عینی ارزیابی کرده و گزینههای درمانی مناسب را انتخاب کنند.
مقیاس درجهبندی ناودان اشکی سادیک TTRSیکی از ابزارهای قابل اعتماد و قابل تکرار برای ارزیابی ناهنجاریهای ناودان اشکی است. این مقیاس، ناودان اشکی را به عنوان فرورفتگی پلک پایین داخلی، درست در قسمت جانبی تاج اشکی قدامی و محدود در قسمت تحتانی توسط لبه کاسه چشمی تحتانی تعریف میکند. TTRS بر اساس سه متغیر اصلی: ۱) از دست دادن حجم، ۲) فتق چربی کاسه چشمی، و ۳) پوست اضافی پلک پایین، بیماران را به سه کلاس طبقهبندی میکند.
- ناودان اشکی بدون برآمدگی چربی کاسه چشمی یا پوست اضافی پلک پایین است. این گروه شامل از دست دادن حجم خفیف در ناحیه دور چشم و صافی در میانه صورت است. این بیماران کاندیدای بسیار خوبی برای فیلرهای HA هستند.
- با برآمدگی خفیف تا متوسط چربی کاسه چشمی، بدون پوست اضافی پلک پایین، همراه است. همچنین از دست دادن حجم خفیف تا متوسط در ناحیه دور چشم و صافی در میانه صورت مشاهده میشود. این بیماران نیز میتوانند با فیلرهای HA یا تزریق چربی اتولوگ درمان شوند.
- شامل از دست دادن حجم قابل توجه در ناحیه دور چشم، برآمدگی شدید چربی کاسه چشمی و پوست اضافی پلک پایین است. بیماران در این گروه یک فرورفتگی کامل را در امتداد لبه کاسه چشمی از سمت داخلی به جانبی نشان میدهند. برای این بیماران، جابجایی چربی از طریق آزادسازی قوس مارژینالیس (آزادسازی منشأ عضله اوربیکولاریس اوکولی) توصیه میشود.
بسیاری از مقیاسهای دیگر که توسط پزشکان تعریف شدهاند، ممکن است ذهنی باشند و برای ارزیابی مؤثر هر امتیاز، نیاز به آموزش خاصی داشته باشند. این طبقهبندیها به پزشکان اجازه میدهند تا رویکرد درمانی را بر اساس ویژگیهای آناتومیک و شدت ناهنجاری، شخصیسازی کنند.
فیلرهای پوستی هیالورونیک اسید برای اصلاح ناودان اشکی
فیلرهای هیالورونیک اسید (HA) مانند فیلرهای برند اناوان به دلیل سازگاری با بدن انسان و قابلیت برگشتپذیری با آنزیم هیالورونیداز به محبوبترین گزینه برای اصلاح ناودان اشکی تبدیل شدهاند البته که برای تزریق این بخش انواع فیلر fine و deep این برند توصیه میشود. انتخاب فیلر مناسب برای این ناحیه ظریف، نیازمند درک عمیقی از خواص رئولوژیکی فیلر و ویژگیهای خاص ناحیه دور چشم است.
خواص رئولوژیکی ضروری
خواص رئولوژیکی فیلرهای HA، از جمله G’ (مدول الاستیک)، ویسکوزیته و چسبندگی (Cohesivity)، نقش حیاتی در دستیابی به نتایج طبیعی و بهینه، و همچنین به حداقل رساندن عوارض جانبی دارند.
- G‘ (مدول الاستیک یا مدول ذخیره): این پارامتر، استحکام یا توانایی فیلر در مقاومت در برابر تغییر شکل تحت فشار را اندازهگیری میکند. فیلرهای با G’ بالا، سفتتر هستند، ظرفیت لیفت بیشتری دارند و شکل خود را بهتر حفظ میکنند. در مقابل، فیلرهای با G’ پایین، نازکتر و سیالتر هستند، راحتتر پخش میشوند و برای نواحی با خطوط ظریف مناسبترند. برای ناحیه ظریف ناودان اشکی، معمولاً فیلرهای با G’ پایین تا متوسط ترجیح داده میشوند تا از ایجاد برجستگی و ظاهر غیرطبیعی جلوگیری شود.
- ویسکوزیته Viscosity: این خاصیت به ضخامت و مقاومت فیلر در برابر جریان اشاره دارد. فیلرهای با ویسکوزیته بالاتر، شکل خود را بهتر حفظ میکنند، در حالی که فیلرهای رقیقتر بهتر با بافتهای زیرین سازگار میشوند. برای ناودان اشکی، ویسکوزیته پایینتر برای تزریق صاف و یکپارچگی بهتر با بافت ظریف این ناحیه مطلوب است.
- چسبندگی Cohesivity: چسبندگی به توانایی ژل در کنار هم ماندن و مقاومت در برابر پراکندگی اشاره دارد. فیلرهای با چسبندگی بالا، شکل خود را به خوبی حفظ کرده و در برابر مهاجرت مقاومت میکنند، در حالی که ژلهای با چسبندگی کمتر ممکن است به طور یکنواختتر در نواحی وسیعتر ادغام شوند. چسبندگی بالا برای نواحی که یکپارچگی ژل با بافت حیاتی است، مهم است تا از عوارض جانبی جلوگیری شود. مقیاس چسبندگی گاوراد-ساندورام (GSCS) برای ارزیابی عینی چسبندگی فیلرهای HA استفاده میشود.
- کراسلینکینگ Cross-Linking: هیالورونیک اسید طبیعی به سرعت در بدن تجزیه میشود. کراسلینکینگ مولکولهای HA را تثبیت میکند و یک ژل بادوامتر ایجاد میکند که ماندگاری بیشتری دارد. درجه و نوع کراسلینکینگ به طور قابل توجهی بر استحکام، چسبندگی و ماندگاری فیلر تأثیر میگذارد.
تکنیکهای تزریق و بهترین شیوهها
دستیابی به نتایج طبیعی و ایمن در درمان ناودان اشکی با فیلر، به تکنیک تزریق دقیق و رعایت بهترین شیوهها بستگی دارد. این ناحیه به دلیل آناتومی پیچیده و پوست نازک، نیازمند مهارت و تجربه بالایی از سوی پزشک است.
کانولا در مقابل سوزن: تحلیل مقایسهای
انتخاب بین کانولا و سوزن برای تزریق فیلر در ناحیه ناودان اشکی یک تصمیم مهم است که بر ایمنی و نتیجه نهایی تأثیر میگذارد. هر دو ابزار مزایا و معایب خاص خود را دارند:
- سوزن: سوزنهای سنتی تیز هستند و از بافتها و عروق خونی عبور میکنند، که خطر کبودی و عوارض عروقی را افزایش میدهد. با این حال، سوزنهای با گیج کوچکتر (قطر کمتر) امکان ایجاد چندین نقطه ورود را فراهم میکنند و فیلر را میتوان در مکان و عمق دقیقتری قرار داد تا نتایج بهینه حاصل شود. سوزنها کوتاه و سفت هستند، که ممکن است برای تزریقات دقیق و موضعی ایمنتر باشند. برخی از پزشکان ماهر، روش سوزن تیز را برای تکنیکهای پیشرفته میکرودروپلت (micro-droplet) ترجیح میدهند که دقیقترین و صحیحترین جایگذاری فیلر را فراهم میکند.
- کانولا: کانولا دارای نوک کند و انعطافپذیر است که به جای سوراخ کردن بافتها و عروق خونی، در میان صفحات صورت حرکت میکند. این ویژگی باعث کاهش تروما، کبودی کمتر، و کاهش خطر عوارض عروقی میشود. کانولا امکان پوشش ناحیه وسیعتری را با یک نقطه ورود فراهم میکند و تعداد دفعات سوراخ کردن پوست را کاهش میدهد. با این حال، مطالعات نشان دادهاند که کانولا ممکن است در داخل بدن دقت کمتری داشته باشد و محصول را به صورت سطحیتر قرار دهد. بیماران ممکن است بلافاصله پس از تزریق با کانولا، تغییرات قابل توجهتری را مشاهده کنند، اما تورم اولیه نیز ممکن است بیشتر باشد.
انتخاب بین کانولا و سوزن اغلب به ترجیح پزشک، ناحیه خاص تزریق، دقت مورد نیاز و عوامل بیمار بستگی دارد. برخی از پزشکان ممکن است ترکیبی از هر دو روش را برای بهینهسازی نتایج و به حداقل رساندن خطرات به کار ببرند.
عمق تزریق بهینه و دستورالعملهای حجم
دقت در عمق و حجم تزریق فیلر در ناحیه ناودان اشکی برای دستیابی به نتایج طبیعی و جلوگیری از عوارض جانبی مانند تورم بیش از حد یا اثر تیندال، بسیار حیاتی است.
- عمق تزریق: در ناحیه ناودان اشکی که پوست بسیار نازک و چربی کمی دارد، تزریق فیلر در سطح پریوستئال (روی استخوان) یا در صفحه زیر عضله اوربیکولاریس (suborbicularis plane) بسیار مهم است. تزریق عمیقتر در این نواحی به جلوگیری از قابل مشاهده شدن فیلر و کاهش خطر اثر تیندال کمک میکند. فیلرهای با G’ بالا نیز به جایگذاری عمیقتر (زیر جلدی یا سوپراپریوستئال) نیاز دارند.
- حجم تزریق: استفاده از مقادیر کم فیلر برای جلوگیری از ایجاد برجستگیها (lumps) و اصلاح بیش از حد (overcorrection) ضروری است. معمولاً ۰.۵ تا ۱ میلیلیتر فیلر برای هر چشم توصیه میشود. در برخی موارد، پزشک ممکن است توصیه کند که فیلر به تدریج و در دو جلسه تزریق شود تا نتایج طبیعیتر و ایمنتری حاصل شود. اصلاح بیش از حد توصیه نمیشود زیرا میتواند منجر به ظاهری غیرطبیعی شود. حجم دقیق فیلر مورد نیاز به عوامل فردی مانند آناتومی طبیعی صورت، شکل صورت، ساختار استخوان، میزان از دست دادن حجم و نتیجه مطلوب بستگی دارد.
روشهای تزریق پیشرفته و ملاحظات
تکنیکهای تزریق پیشرفته برای درمان ناودان اشکی، به دلیل پیچیدگی این ناحیه، در حال تکامل هستند و نیازمند دانش و مهارت بالایی از سوی پزشک هستند.
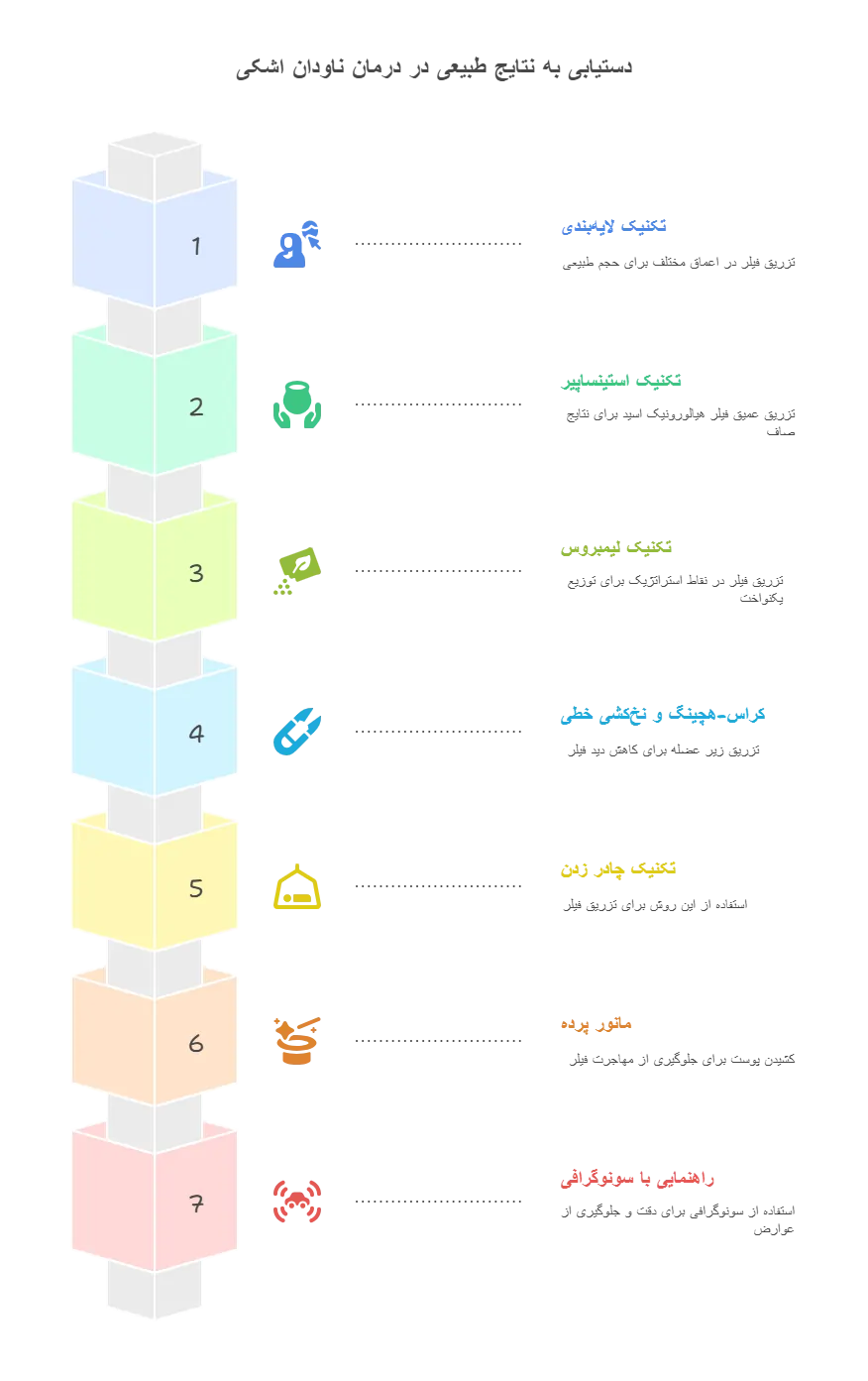
- تکنیک لایهبندی Layering: این روش شامل تزریق فیلر در اعماق مختلف برای رفع مشکلات پیچیدهتر مانند چینهای عمیق نازولابیال یا گودیهای گیجگاهی است. در ناحیه دور چشم، این رویکرد میتواند به ایجاد حجم و ساختار طبیعیتر کمک کند.
- تکنیک استینساپیر Steinsapir Technique: این یک تکنیک تزریق عمیق فیلر هیالورونیک اسید است که معمولاً با رستیلن انجام میشود. فیلر با دقت در عمق بافتهای زیر لبه استخوانی چشم در بالای گونه قرار داده میشود. این فرآیند از ناحیه اشک شروع شده و به دقت به سمت بیرون، با پیروی از شکل استخوان، پیش میرود. پس از تزریق مقادیر کمی فیلر در امتداد لبه استخوانی، پزشک با دقت حجم اضافه شده را با انگشتان خود شکل میدهد تا از ظاهر تودهای یا بیش از حد پر شده جلوگیری کرده و نتایج صاف، هماهنگ و طبیعی را تضمین کند. این تکنیک با درمان ناحیه ابرو نیز تکمیل میشود تا تعادل و تقارن در نیمه بالایی صورت حفظ شود.
- تکنیک لیمبروس Lambros’s Technique: در این روش، فیلر ابتدا به صورت عمیق در دورترین نقطه جانبی ناودان تزریق میشود، سپس تزریقات بعدی در بالا و پایین محل اولیه انجام میگردد.
- تکنیک کراس-هچینگ و نخکشی خطی Cross-hatching and Linear Threading: این تکنیکها شامل تزریق فیلر در زیر عضله برای کاهش قابل مشاهده بودن محصول و ایجاد ظاهری صافتر هستند.
- تکنیک چادر زدن Tenting Technique: این روش نیز برای تزریق فیلر استفاده میشود.
- مانور پرده Curtain Maneuver: در این روش، پوست و بافت روی سوزن مانند یک پرده کشیده میشوند تا از مهاجرت فیلر جلوگیری شود.
- راهنمایی با سونوگرافی Ultrasound Guidance: استفاده از سونوگرافی صورت به عنوان بهترین راه برای جلوگیری از عوارض مانند اثر تیندال و انسداد عروقی برجسته شده است. سونوگرافی به پزشکان اجازه میدهد تا دقیقاً آنچه را که در زیر پوست در حین تزریق اتفاق میافتد، مشاهده کنند و از جایگذاری سطحی فیلر جلوگیری کرده و اندازه دقیق هر رسوب فیلر را ببینند.
انتخاب بیمار و موارد منع مصرف
انتخاب دقیق بیمار برای درمان ناودان اشکی با فیلر، سنگ بنای دستیابی به نتایج موفقیتآمیز و به حداقل رساندن عوارض است. یک ارزیابی جامع قبل از درمان، برای شناسایی کاندیداهای ایدهآل و تشخیص موارد منع مصرف، ضروری است.
شناسایی کاندیداهای ایدهآل برای فیلر ناودان اشکی
کاندیداهای ایدهآل برای تزریق فیلر در ناودان اشکی، افرادی هستند که ویژگیهای خاصی دارند که احتمال موفقیت درمان و رضایت بیمار را افزایش میدهد:
- کیفیت پوست مناسب: بیمار باید دارای کیفیت پوست خوب و گودی ساده در امتداد لبه تحتانی کاسه چشمی باشد که به سمت داخلی محدود شده است.
- از دست دادن حجم: کاندیداهای مناسب، افرادی هستند که از از دست دادن حجم در ناحیه زیر چشم رنج میبرند که منجر به گودی یا سایه میشود، نه صرفاً هایپرپیگمانتاسیون (تیرگی رنگدانه پوست). فیلرها به طور مؤثری گودیها را پر میکنند و ظاهر خسته یا پیر را کاهش میدهند.
- عدم شلی پوست: وجود شلی قابل توجه پوست در ناحیه پلک پایین، کاندیدای مناسبی برای فیلر ناودان اشکی نیست.
- عدم وجود کیسههای چربی قابل توجه یا ورم: بیماران با کیسههای چربی پلکی خفیف یا بدون کیسه، و بدون ادم (ورم) در ناحیه دور چشم، کاندیداهای بهتری هستند. فیلرها در این موارد ممکن است پفکردگی را تشدید کنند.
- انتظارات واقعبینانه: بیماران باید درک کنند که فیلرهای ناودان اشکی میتوانند حجم زیر چشم را بهبود بخشند و ظاهر را جوانتر کنند، اما ممکن است همه نگرانیها، مانند هایپرپیگمانتاسیون شدید یا خطوط بسیار ظریف، را به طور کامل برطرف نکنند.
- وزن ثابت و عدم استعمال دخانیات: کاندیداها باید وزن ثابتی داشته باشند، زیرا نوسانات قابل توجه وزن میتواند بر ماندگاری و ظاهر فیلر تأثیر بگذارد. همچنین، عدم استعمال دخانیات مهم است زیرا سیگار کشیدن میتواند بر روند بهبودی و سلامت کلی پوست تأثیر بگذارد.
موارد منع مصرف مطلق و نسبی
برخی شرایط وجود دارند که تزریق فیلر در ناودان اشکی را ممنوع یا با احتیاط زیاد توصیه میکنند:
- پوست اضافی، کیفیت پوست نامناسب، فتق عمیق چربی یا احتباس مایعات: بیماران با پوست اضافی، کیفیت پوست نامناسب، فتق عمیق چربی از طریق عضله اوربیکولاریس اوکولی، و احتباس مایعات در اطراف چشم، کاندیداهای نامناسبی برای فیلر ناودان اشکی هستند.
- ادم مالار و تخلیه لنفاوی ضعیف: وجود ادم مالار (تورم گونه) یا تخلیه لنفاوی ضعیف در ناحیه دور چشم، از موارد منع مصرف مستقیم فیلر ناودان اشکی است.
- مشکلات بینایی یا بیماریهای چشمی خاص: مشکلات بینایی یا برخی بیماریهای چشمی پزشکی، و همچنین مصرف برخی داروها (به ویژه قطرههای چشمی)، میتوانند موارد منع مصرف باشند.
- آلرژیها: آلرژی شدید به هیالورونیک اسید، پروتئینهای باکتریایی گرم مثبت (که در تولید HA استفاده میشوند) یا لیدوکائین (که در بسیاری از فیلرها وجود دارد) از موارد منع مصرف مطلق است. آلرژی به ماهی نیز برای درمانهای پلینوکلئوتید (که از ماهی مشتق میشوند) مهم است.
- عفونت فعال یا التهاب: وجود فرآیند التهابی فعال (مانند کیست، جوش، بثورات یا کهیر) یا عفونت در ناحیه تزریق، باید تا کنترل کامل آن به تعویق انداخته شود.
- فیلرهای دائمی قبلی: تزریق فیلر در نواحی که قبلاً با فیلرهای دائمی درمان شدهاند، توصیه نمیشود.
- نیاز به جراحی: در مواردی که کیسههای چربی قابل توجهی وجود دارد یا شلی پلک زیاد است، درمان جراحی (مانند بلفاروپلاستی) ممکن است مناسبتر باشد.
پزشک باید در طول مشاوره اولیه، یک تاریخچه پزشکی کامل و ارزیابی فیزیکی دقیق انجام دهد تا از ایمنی و اثربخشی درمان اطمینان حاصل کند.
عوارض و مدیریت آنها
تزریق فیلر در ناودان اشکی، با وجود نتایج زیباییشناختی قابل توجه، میتواند با عوارض جانبی همراه باشد. اکثر این عوارض خفیف و موقتی هستند، اما برخی از آنها جدی بوده و نیاز به مداخله فوری دارند. درک این عوارض و پروتکلهای مدیریت آنها برای هر پزشک زیبایی ضروری است.
عوارض جانبی شایع
- کبودی (هماتوم) و تورم (ادم): اینها از شایعترین عوارض پس از تزریق فیلر هستند و معمولاً در عرض چند روز تا یک هفته برطرف میشوند. کبودی اغلب به دلیل سوراخ شدن عروق خونی کوچک در حین تزریق رخ میدهد، در حالی که تورم میتواند به دلیل ماهیت آبدوست (hygroscopic) HA باشد که آب را جذب میکند. ادم مالار (تورم در ناحیه گونه) نیز ممکن است در حدود ۱۱٪ موارد رخ دهد، به ویژه با فیلرهای سفتتر و در جایگذاریهای سطحیتر.
- برجستگیها و گرهکها Lumps and Nodules: این عوارض میتوانند ناشی از تزریق حجم زیاد فیلر، جایگذاری سطحی، توزیع ناهموار، مهاجرت فیلر یا واکنشهای فردی بیمار باشند. این برجستگیها یا گلوله شدن فیلر ممکن است در نواحی سطحی یا روی استخوان با پوست نازک قابل مشاهده باشند.
- اثر تیندال Tyndall Effectاین عارضه به صورت تغییر رنگ آبی-خاکستری پوست ظاهر میشود و ناشی از جایگذاری سطحی فیلر HA است، به ویژه در نواحی با پوست نازک مانند ناودان اشکی. این پدیده به دلیل پراکندگی طول موجهای آبی نور توسط ذرات فیلر رخ میدهد. فیلرهای با ویسکوزیته کمتر، احتمال کمتری برای ایجاد اثر تیندال دارند.
- واکنشهای حساسیتی Hypersensitivity Reactionsاین واکنشها میتوانند فوری (در عرض چند دقیقه، با علائم ادم، اریتم، درد و خارش ناشی از آزاد شدن هیستامین) یا تأخیری (معمولاً ۱ تا ۳ روز پس از درمان، با علائم اریتم، ادم و سفت شدن بافت) باشند.
- عفونت: عفونتهای حاد معمولاً در عرض دو هفته پس از درمان رخ میدهند و با التهاب و/یا آبسه در محل تزریق تظاهر مییابند. عفونتها اغلب ناشی از فلور طبیعی پوست هستند که به محل تزریق نفوذ میکنند. عفونتهای بیوفیلم (Biofilm) نیز یک نگرانی خاص در مورد فیلرها هستند، زیرا درمان آنها میتواند دشوار باشد.
- سایر عوارض: درد/حساسیت، قرمزی (اریتم)، سفت شدن بافت (induration) و خارش نیز از عوارض جانبی شایع هستند.
عوارض جدی
- انسداد عروقی Vascular Occlusion این جدیترین عارضه مرتبط با تزریق فیلر است که میتواند منجر به نکروز پوست (مرگ بافت)، نابینایی و حوادث عروق مغزی شود. این عارضه ناشی از فشرده شدن رگ خونی یا تزریق مستقیم فیلر به داخل رگ است. انسداد عروقی یک وضعیت حساس به زمان است، اما در صورتی که اختلال بینایی یا عصبی وجود نداشته باشد، لزوماً بحرانی نیست.
- از دست دادن بینایی Vision Loss این یک عارضه نادر اما فاجعهبار است که در صورت تأثیر فیلر بر شریان مرکزی شبکیه میتواند رخ دهد.
- مهاجرت فیلر Filler Migration در این حالت، فیلر از محل اولیه تزریق به ناحیه ناخواسته دیگری حرکت میکند.
هیالورونیداز: مکانیسم، پروتکلها و مدیریت اورژانسی
هیالورونیداز (Hyaluronidase) یک آنزیم حیاتی در پزشکی زیبایی است که توانایی حل کردن فیلرهای مبتنی بر هیالورونیک اسید را دارد و نقش مهمی در مدیریت عوارض ایفا میکند.
- مکانیسم عمل: هیالورونیداز با تجزیه پیوندهای خاص در مولکولهای HA، باعث دپلیمریزاسیون و تخریب ژل فیلر میشود. این آنزیم اثر فوری دارد و نیمهعمر آن در پلاسما حدود ۲ دقیقه است، اما اثر آن در بافتها میتواند ۲۴ تا ۴۸ ساعت ادامه یابد.
- موارد مصرف: هیالورونیداز برای حل کردن فیلر HA ناخواسته (مانند اصلاح بیش از حد، جایگذاری نامناسب، گرهکها، و اثر تیندال)، بهبود ادم مقاوم، و مدیریت عوارض اورژانسی مانند انسداد عروقی و نابینایی استفاده میشود.
- پروتکلهای دوز و مدیریت:
- اثر تیندال: معمولاً ۳۰ تا ۷۵ واحد بینالمللی (iu) هیالورونیداز مؤثر است؛ برای مقادیر کم HA، ۱۰ تا ۲۰ واحد بینالمللی نیز میتواند استفاده شود. این عارضه اغلب در عرض ۲۴ ساعت به طور کامل برطرف میشود، اگرچه ممکن است به درمان دوم نیاز باشد.
- گرهکهای غیرالتهابی: معمولاً ۵ تا ۱۵ واحد بینالمللی هیالورونیداز استفاده میشود و پس از یک هفته ارزیابی مجدد صورت میگیرد. دوزهای بالاتر (تا ۳۰۰ واحد بینالمللی) نیز گزارش شده است. برای نواحی با پوست نازک مانند پلکها، دوزهای پایین (۱.۵ تا ۳ واحد بینالمللی) توصیه میشود تا از از دست دادن بیش از حد فیلر جلوگیری شود. ماساژ یا برداشتن دستی محصول نیز از گزینههای درمانی هستند.
- انسداد عروقی (اورژانسی): درمان فوری و با دوز بالا ضروری است، ترجیحاً در عرض ۴ ساعت. پروتکل پیشنهادی شامل استفاده از ۴۵۰ تا ۱۵۰۰ واحد بینالمللی هیالورونیداز در حداکثر ۴ چرخه است. تزریق باید هر ۱۵ تا ۲۰ دقیقه، با ارزیابی مجدد جریان خون، تکرار شود. هیالورونیداز باید به طور گسترده در بافتهای ایسکمیک و در طول مسیر شریان آسیبدیده تزریق شود. استفاده از کمپرس گرم و ماساژ شدید ناحیه برای کمک به تجزیه مکانیکی HA توصیه میشود. همزمان با هیالورونیداز، لیدوکائین بدون آدرنالین (یا بیحسکننده موضعی مشابه) برای راحتی بیمار و ایجاد گشادشدگی عروق تزریق میشود. راهنمایی با سونوگرافی میتواند اثربخشی را افزایش داده و امکان استفاده از دوزهای پایینتر را فراهم کند.
- از دست دادن بینایی: این یک وضعیت اورژانسی است و بیمار باید فوراً به بخش چشمپزشکی بیمارستان منتقل شود. در صورت استفاده از فیلر HA، هیالورونیداز باید در محل تزریق و در طول مسیر شریانهای آناستوموز دهنده تزریق شود. تزریق رتروبولبار هیالورونیداز (۱۵۰ تا ۲۰۰ واحد بینالمللی) توسط پزشکان باتجربه در حین انتظار برای آمبولانس باید در نظر گرفته شود.
- بازسازی و نگهداری: هیالورونیداز معمولاً در سالین نرمال باکتریواستاتیک (که درد کمتری دارد) بازسازی میشود. باید از تکنیک آسپتیک استفاده شود و ویال به آرامی چرخانده شود تا پودر حل شود. محصولات هیالورونیداز تأیید شده توسط FDA باید در دمای ۲ تا ۸ درجه سانتیگراد نگهداری شوند و بلافاصله پس از آمادهسازی تزریق شوند.
- تست پوستی قبل از تزریق: در موارد اورژانسی (مانند انسداد عروقی)، تست پوستی قبل از تزریق توصیه نمیشود، زیرا تأخیر در مداخله میتواند خطرناک باشد. در موارد غیر اورژانسی، تست پوستی اختیاری است. بررسی آلرژی به نیش زنبور عسل و زنبور وحشی مهم است، زیرا خطر واکنش متقاطع قابل توجهی وجود دارد.
مروری بر عوارض شایع در درمان ناودان اشکی با فیلر و مدیریت آنها
| عارضه | تظاهرات شایع | مدیریت فوری | راهبردهای پیشگیری جامع |
| کبودی و تورم | کبودی، ادم، ادم مالار | کمپرس سرد، فشار ملایم، بالا نگه داشتن سر، اجتناب از فعالیت شدید | اجتناب از رقیقکنندههای خون (NSAIDs، الکل، مکملها)، هیدراتاسیون، ویتامین K، تکنیک تزریق آرام و دقیق |
| برجستگیها و گرهکها | تودههای قابل لمس یا قابل مشاهده، توزیع ناهموار | ماساژ ملایم (در صورت توصیه پزشک)، هیالورونیداز (برای حل کردن فیلر) | تزریق در عمق مناسب، استفاده از مقادیر کم فیلر، تکنیکهای تزریق خطی/لایه لایه، انتخاب فیلر مناسب |
| اثر تیندال | تغییر رنگ آبی-خاکستری پوست | ماساژ (در صورت فوری بودن)، هیالورونیداز (برای حل کردن فیلر) | تزریق در عمق پریوستئال/زیر اوربیکولاریس، مقادیر کم فیلر، انتخاب فیلر با ذرات کوچکتر/ویسکوزیته کمتر، ارزیابی ضخامت پوست |
| واکنشهای حساسیتی | ادم، اریتم، درد، خارش (فوری یا تأخیری) | آنتیهیستامینها، کورتیکواستروئیدهای خوراکی، هیالورونیداز | بررسی تاریخچه آلرژی، تست پوستی (در موارد غیر اورژانسی) |
| عفونت | التهاب، آبسه، قرمزی، درد، تب | آنتیبیوتیکها، درناژ (در صورت نیاز)، هیالورونیداز (با آنتیبیوتیک) | رعایت کامل استریلیته، پاکسازی محل تزریق |
| انسداد عروقی | نکروز پوست، تغییر رنگ، درد شدید، اختلال بینایی | تزریق فوری دوز بالای هیالورونیداز (۴۵۰-۱۵۰۰ iu در چند چرخه)، ماساژ شدید، کمپرس گرم، لیدوکائین بدون آدرنالین | درک کامل آناتومی عروقی، تزریق آرام و با فشار کم، آسپیراسیون قبل از تزریق، استفاده از کانولا (در صورت امکان)، راهنمایی با سونوگرافی |
| از دست دادن بینایی | از دست دادن ناگهانی بینایی | انتقال فوری به چشمپزشکی، تزریق هیالورونیداز در محل تزریق و مسیر شریانهای آناستوموز دهنده، تزریق رتروبولبار هیالورونیداز (توسط متخصص) | درک کامل آناتومی عروقی، تزریق آرام و با فشار کم، آسپیراسیون قبل از تزریق، استفاده از کانولا (در صورت امکان)، راهنمایی با سونوگرافی |
راهبردهای جامع پیشگیری
پیشگیری از عوارض در تزریق فیلر ناودان اشکی، به اندازه مدیریت آنها مهم است. یک رویکرد جامع شامل اقدامات قبل، حین و بعد از تزریق است:
- تخصص پزشک: انتخاب یک پزشک واجد شرایط، با تجربه و دارای آموزش پیشرفته در آناتومی صورت و تکنیکهای تزریق، حیاتیترین عامل در ایمنی و موفقیت درمان است. پزشک باید ساختارهای عروقی و حرکت عضلات صورت را به خوبی درک کند.
- ارزیابی دقیق بیمار: انجام مشاوره کامل و ارزیابی جامع بیمار قبل از درمان، شامل بررسی کیفیت پوست، میزان از دست دادن حجم، تاریخچه پزشکی و موارد منع مصرف، برای تعیین مناسب بودن درمان و تنظیم انتظارات واقعبینانه ضروری است.
- انتخاب محصول مناسب: استفاده از فیلر HA مناسب با خواص رئولوژیکی (G’ پایین، چسبندگی بالا، ویسکوزیته پایین) برای ناحیه ظریف ناودان اشکی، برای دستیابی به نتایج طبیعی و کاهش خطر عوارض مانند اثر تیندال و گرهکها، بسیار مهم است. از فیلرهای دائمی در این ناحیه باید خودداری شود.
- تکنیک تزریق دقیق:
- عمق مناسب: تزریق باید در عمق مناسب، یعنی در سطح پریوستئال یا صفحه زیر عضله اوربیکولاریس، انجام شود.
- مقادیر کم: از تزریق مقادیر زیاد فیلر (بولوسهای بزرگ) باید خودداری شود و به جای آن، مقادیر کوچک و خطوط ظریف فیلر تزریق شود تا از ایجاد برجستگی و ظاهر غیرطبیعی جلوگیری شود.
- تزریق آرام و با فشار کم: تزریق باید به آرامی و با حداقل فشار لازم انجام شود تا خطر آسیب عروقی کاهش یابد.
- آسپیراسیون: قبل از تزریق، آسپیراسیون (کشیدن پیستون سرنگ به عقب) برای اطمینان از عدم قرارگیری سوزن در داخل رگ خونی، توصیه میشود.
- استفاده از کانولا: استفاده از کانولا میتواند خطر کبودی و عوارض عروقی را کاهش دهد، اگرچه برای دقت بالا در برخی موارد، سوزن ممکن است ترجیح داده شود.
- مراقبتهای قبل و بعد از عمل:
- اجتناب از رقیقکنندههای خون: بیمار باید حداقل ۱ تا ۲ هفته قبل از عمل (با تأیید پزشک) از مصرف داروهای رقیقکننده خون مانند NSAIDها (ایبوپروفن، آسپرین)، مکملهایی مانند روغن ماهی، ویتامین E، سیر و همچنین الکل خودداری کند.
- کمپرس سرد: استفاده از کمپرس سرد قبل و بلافاصله پس از تزریق به کاهش تورم و کبودی کمک میکند.
- بالا نگه داشتن سر: بالا نگه داشتن سر در هنگام خواب به کاهش تورم کمک میکند.
- اجتناب از فعالیت شدید و آفتاب: بیمار باید برای ۲۴ تا ۴۸ ساعت پس از عمل از فعالیتهای شدید و قرار گرفتن در معرض مستقیم نور خورشید خودداری کند.
- ماساژ ملایم: در صورت بروز برجستگیها، ماساژ ملایم (تنها در صورت توصیه پزشک) میتواند به پخش شدن فیلر کمک کند.
- رعایت بهداشت: رعایت کامل اصول استریلیته در طول فرآیند تزریق برای جلوگیری از عفونت ضروری است.
- پیگیریهای منظم: پیگیریهای منظم پس از عمل برای ارزیابی نتایج، تشخیص زودهنگام عوارض و ارائه توصیههای لازم، مهم است.
- استفاده از سونوگرافی صورت: سونوگرافی صورت به عنوان بهترین ابزار برای جلوگیری از عوارض مانند اثر تیندال و انسداد عروقی برجسته شده است. این ابزار به پزشکان اجازه میدهد تا دقیقاً آنچه را که در زیر پوست در حین تزریق اتفاق میافتد، مشاهده کنند و از جایگذاری سطحی فیلر جلوگیری کرده و اندازه دقیق هر رسوب فیلر را ببینند.
نتیجهگیری و چشمانداز آینده
ناهنجاری ناودان اشکی، یک نگرانی زیباییشناختی رایج با علل چند عاملی، میتواند به طور مؤثری با فیلرهای هیالورونیک اسید درمان شود. موفقیت این درمان به درک عمیق آناتومی پیچیده ناحیه دور چشم، انتخاب دقیق بیمار، و استفاده از تکنیکهای تزریق پیشرفته و فیلرهای مناسب با خواص رئولوژیکی خاص بستگی دارد. انتخاب فیلری با G’ پایین، ویسکوزیته مناسب و چسبندگی بالا، برای دستیابی به نتایج طبیعی و به حداقل رساندن عوارض، حیاتی است.
ایمنی در این روش، از اهمیت بالایی برخوردار است. پیشگیری از عوارض، از جمله کبودی، تورم، گرهکها، اثر تیندال و به ویژه انسداد عروقی، نیازمند مهارت بالای پزشک، ارزیابی جامع قبل از عمل، رعایت دقیق پروتکلهای تزریق و مراقبتهای پس از آن است. هیالورونیداز به عنوان یک ابزار ضروری برای مدیریت و حل کردن عوارض مرتبط با فیلرهای HA، به ویژه در شرایط اورژانسی مانند انسداد عروقی، عمل میکند و در دسترس بودن و دانش استفاده صحیح از آن، برای هر پزشک زیبایی الزامی است.
چشمانداز آینده در زمینه اصلاح ناودان اشکی با فیلر، به سمت بهبود دقت و ایمنی بیشتر حرکت میکند. استفاده گستردهتر از راهنمایی سونوگرافی در حین تزریق، توسعه فیلرهای HA با خواص رئولوژیکی حتی بهینهتر برای این ناحیه ظریف، و تحقیقات بیشتر در مورد پاسخهای بافتی طولانیمدت به فیلرها، از جمله زمینههایی هستند که میتوانند به نتایج بهتر و پایدارتر منجر شوند. آموزش مداوم و بهروزرسانی دانش پزشکان در مورد آخرین پیشرفتها در آناتومی، تکنیکها و مدیریت عوارض، همچنان برای تضمین بالاترین استانداردهای مراقبت از بیمار، حیاتی خواهد بود.